Tot ce trebuie să știți despre durerile de spate
Jonathan Cluett, MD, este chirurg ortoped certificat de consiliu, cu pregătire subspecializată în medicină sportivă și chirurgie artroscopică.
Mohamad Hassan, PT, DPT, diagnosticează afecțiuni neuromusculare și ortopedice, inclusiv entorse, tulpini și fracturi și rupturi post-operaționale.
Durerea de spate este o afecțiune foarte frecventă, deși una cu experiență unică. De la durerile plictisitoare sau palpitante ale osteoartritei coloanei vertebrale până la împușcare, durerea ascuțită a unui disc rupt, durerile de spate pot, de asemenea, să vină și să dispară, să fie constante, să se agraveze cu exerciții fizice sau șezut prelungit și/sau să fie asociate cu simptome neurologice, cum ar fi amorțeală și furnicături.
În timp ce durerile de spate pot fi frustrante și debilitante, partea de sus este că majoritatea episoadelor de dureri de spate se îmbunătățesc sau se rezolvă cu o îngrijire minimă și, de obicei, în câteva săptămâni.
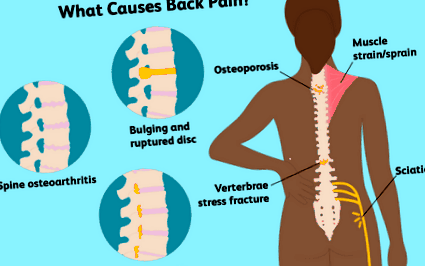
Cauze comune
Există mai multe cauze potențiale ale durerilor de spate. Iată câteva dintre cele mai frecvente cauze, deși aceasta nu este o listă exhaustivă.
Tulpina musculară/entorse
Tulpinile și entorse musculare sunt probabil cele mai frecvente cauze ale durerilor de spate, în special în partea inferioară a spatelui. O tulpină se referă la ruperea unui mușchi sau a unui tendon (un țesut fibros care leagă mușchiul de os), în timp ce o entorsă se referă la ruperea unui ligament (un țesut fibros care leagă două oase împreună).
Cu aceste lacrimi - care rezultă dintr-o leziune cum ar fi ridicarea unei canapele sau utilizarea excesivă treptată) - apare inflamația, provocând durere și, în unele cazuri, spasme musculare.
Durerea unei tulpini musculare sau a entorsei din spate poate varia de la ușoară la debilitantă și este adesea descrisă ca o „durere peste tot” care se mișcă în fese și este mai gravă cu mișcarea și calmată cu odihnă. Împreună cu durerea, rigiditatea musculară și o mișcare limitată sunt adesea raportate cu tulpini musculare și entorse ale spatelui.
Disc bombat și rupt
Discurile vertebrale sunt situate între vertebrele adiacente și servesc drept perne absorbante de șocuri. Dintr-o combinație de motive - inclusiv procesul natural de îmbătrânire, traume la nivelul coloanei vertebrale, creșterea în greutate, fumatul și stresul repetitiv la nivelul coloanei vertebrale (de exemplu, așezarea pentru perioade prelungite de timp sau ridicarea obiectelor grele) - discurile încep să se deterioreze de-a lungul timpului, făcându-i mai predispuși la umflarea sau ieșirea în afară (numită disc bombat sau alunecat).
În timp, discul bombat (fără tratament) se poate rupe în cele din urmă. Când un disc se rupe, conținutul său interior (nucleul pulpos) este eliberat, care comprimă rădăcinile nervoase din apropiere sau măduva spinării în sine. Un disc rupt se numește disc rupt sau hernie de disc.
O ruptură de disc în partea inferioară a spatelui provoacă dureri de spate ascuțite care se pot deplasa în jos în fese, inghină și/sau în jos un picior. La fel, o ruptură de disc în gât poate provoca dureri care se mișcă în jos pe un braț. În afară de durere, o hernie de disc poate provoca simptome neurologice, cum ar fi slăbiciune musculară, amorțeală și furnicături.
Osteoartrita coloanei vertebrale
Osteoartrita poate afecta orice articulație din corp, inclusiv articulațiile mici ale coloanei vertebrale (numite articulații vertebrale sau fațetale). Osteoartrita coloanei vertebrale apare ca urmare a „uzurii” cartilajului situat între articulațiile coloanei vertebrale.
Pe măsură ce cartilajul se uzează, se poate dezvolta o durere plictisitoare, dureroasă sau palpitantă, care se agravează odată cu mișcarea. Un sentiment neplăcut de crepitus (o senzație de popping) poate fi resimțit pe măsură ce cartilajul se uzează complet și articulațiile încep să se frece una de cealaltă. Rigiditatea articulațiilor și o gamă limitată de mișcare pot apărea și în cazul osteoartritei spinale.
Pe măsură ce osteoartrita coloanei vertebrale progresează, corpul face noi creșteri osoase pentru a stabiliza articulația. Acești pinteni osoși pot comprima în cele din urmă rădăcinile nervului spinal din apropiere, provocând amorțeală și furnicături, asemănătoare cu cea a unui disc rupt.
Pe lângă procesul natural de îmbătrânire, obezitatea poate contribui la dezvoltarea osteoartritei coloanei vertebrale, deoarece excesul de greutate pune un stres suplimentar asupra articulațiilor vertebrale.
Sciatică
Sciatica se referă la compresia sau ciupirea nervului sciatic, adesea cauzată de o hernie de disc sau de un pinten osos. O leziune sau traume la nivelul pelvisului, feselor sau coapsei, diabetului, șezut prelungit și sindromului piriformis - atunci când un mic mușchi din fese spasmează și irită nervul sciatic - poate provoca, de asemenea, sciatică .
Deoarece nervul tău sciatic este cel mai lung nerv din corp (care rulează de la baza coloanei vertebrale în jos cu ambele picioare), comprimarea acestuia poate duce la dureri de spate care se răspândesc în fese și în jos picioarele în tălpile picioarelor ( de obicei pe o parte). În plus față de durerea de arsură și/sau crampe, pacienții pot prezenta furnicături, amorțeală și slăbiciune musculară.
Stenoza coloanei vertebrale
Stenoza coloanei vertebrale provoacă dureri de spate la populația îmbătrânită. Pe măsură ce îmbătrânești, canalul spinal se constrânge sau se îngustează treptat, datorită parțial osteoartritei și îngroșării țesuturilor din coloana vertebrală. Dacă canalul spinal devine prea strâns, rădăcinile nervoase se pot comprima, provocând simptome neurologice precum slăbiciune, amorțeală și furnicături.
Pe lângă vârstă și artrită, alte afecțiuni care pot duce la dezvoltarea stenozei coloanei vertebrale includ scolioza și boala Paget - o afecțiune în care există un defect al modului în care oasele cresc și se descompun.
O vătămare traumatică, ca în cazul unui accident de mașină, poate duce, de asemenea, la stenoza coloanei vertebrale (din cauza umflării bruște și a inflamației în canalul spinal).
Spondiloliză și spondilolisteză
Spondiloliza se referă la o fractură de stres într-una din vertebrele coloanei vertebrale. Această afecțiune este cea mai frecventă la copii și adolescenți care practică sport, cum ar fi gimnastica sau fotbalul, care plasează stresul repetat pe partea inferioară a spatelui.
Spondiloliza poate apărea, de asemenea, ca urmare a traumei la nivelul coloanei vertebrale sau a modificărilor degenerative ale îmbătrânirii, care determină pierderea structurilor normale de stabilizare a coloanei vertebrale.
Dacă o fractură de stres slăbește prea mult vertebrele, vertebra devine instabilă și începe să „alunece” - această condiție se numește spondilolisteză. Simptomele spondilolistezei includ durere și rigiditate la locul vertebrei alunecate.
Mai mult, dacă vertebra alunecată ciupe rădăcinile nervoase din apropiere, pot apărea radiații de durere (de exemplu, durere care trage în jos pe brațe în mâini și deget) și simptome neurologice precum furnicături, amorțeală și slăbiciune.
Osteoporoza
Osteoporoza este o slăbire a oaselor care le poate face mai predispuse la rupere. Durerile de spate cauzate de osteoporoză sunt cel mai frecvent legate de o fractură de compresie a vertebrei. De multe ori, cu o fractură de compresie, o persoană nu raportează un istoric de traumatism, ci mai degrabă observă dureri bruște de spate după o activitate simplă, cum ar fi aplecarea sau strănutul.
Durerea unei fracturi de compresie vertebrală este adesea resimțită în partea inferioară a spatelui sau în mijlocul spatelui (unde s-a produs fractura). Rareori, durerea iradiază în alte zone ale corpului, cum ar fi abdomenul sau picioarele. În general vorbind, durerea cauzată de o fractură de compresie se agravează adesea cu mișcarea, este ușurată cu odihna sau întinsă și variază în calitate de la ascuțită la plictisitoare.
Scolioza
Scolioza este o afecțiune în care coloana vertebrală se curbează și se răsucește, cum ar fi litera „S” sau litera „C.” De obicei, se dezvoltă în copilărie sau în timpul adolescenței. În majoritatea cazurilor, cauza scoliozei este necunoscută, deși poate fi legată de o leziune sau de un defect congenital. În unele cazuri, mai mulți membri ai familiei vor avea scolioză, sugerând o componentă genetică potențială.
Datorită curbării și răsucirii coloanei vertebrale în scolioză, o persoană poate dezvolta disconfort la nivelul gâtului și, dacă este suficient de severă, poate avea probleme cu respirația.
Cauze rare
Mai puțin frecvent, durerile de spate se datorează unei boli (sistemice) a întregului corp, cum ar fi spondilita anchilozantă sau ceva mai alarmant, cum ar fi o tumoare sau o infecție.
Spondilita anchilozantă (SA)
AS este o boală inflamatorie cronică a articulațiilor coloanei vertebrale (vertebre) care provoacă dureri lombare și rigiditate, de obicei începând cu vârsta de 40 de ani. Durerea de spate a AS tinde să se amelioreze cu exercițiile fizice și să se agraveze noaptea.
Cancer
O tumoare la nivelul coloanei vertebrale poate apărea singură (numită tumoare primară a coloanei vertebrale) sau din cancer în altă parte a corpului (numit cancer metastatic). În plus față de durerile de spate roșii, care sunt adesea mai grave pe timp de noapte și pot iradia către umeri și gât, o persoană poate prezenta pierderi inexplicabile de greutate și oboseală neobișnuită.
Infecţie
O infecție la nivelul coloanei vertebrale, numită discită vertebrală sau osteomielită, provoacă dureri severe și constante. În mod surprinzător, în ciuda prezenței unei infecții, este posibil ca o persoană să nu aibă febră. Un istoric al unei intervenții chirurgicale anterioare a spatelui poate oferi un indiciu că o infecție este prezentă.
Sindromul Cauda Equina
Sindromul Cauda equina este un sindrom rar care apare atunci când mănunchiul de nervi situat în partea inferioară a măduvei spinării devine deteriorat sau iritat. În afară de durerea din partea inferioară a spatelui, o persoană poate prezenta amorțeală sau furnicături care se răspândesc pe unul sau ambele picioare, „picătură la picior”, disfuncție sexuală și probleme cu controlul vezicii urinare și al intestinului.
Când să vezi un doctor
Majoritatea episoadelor de dureri de spate durează câteva zile și s-au rezolvat complet în câteva săptămâni. Dacă aveți dureri de spate noi, trebuie să vă contactați medicul pentru a vedea dacă aveți nevoie de evaluări suplimentare. Există, de asemenea, câteva semne de avertizare care pot indica o problemă care necesită evaluare imediată:
- Durerea de spate persistă peste câteva zile
- Durerile de spate te trezesc noaptea
- Aveți dificultăți în a vă controla intestinele sau vezica urinară
- Aveți febră, frisoane, transpirații sau alte semne de infecție
- Orice alte simptome neobișnuite
Diagnostic
Un istoric medical detaliat și o examinare fizică au stat la baza diagnosticului durerii de spate, urmată de imagistică și laboratoare dacă o persoană are simptome de „steag roșu”, cum ar fi febră, sugestivă pentru o posibilă infecție sau pierdere inexplicabilă în greutate, sugestivă pentru cancer sau artrita inflamatorie ca AS.
Istoricul medical
Înainte de a vă examina spatele, medicul vă va pune mai multe întrebări despre durerile de spate, cum ar fi momentul în care a început, ceea ce o face să fie mai rea și mai bună și dacă aveți simptome asociate, cum ar fi amorțeală sau furnicături. Pentru a accelera acest proces, poate fi util să vă prezentați la întâlnire cu o descriere scrisă a durerii dvs. (cât de bine puteți).
Examinare fizică
În timpul examinării fizice, medicul dumneavoastră vă va inspecta îndeaproape și va apăsa structurile coloanei vertebrale, precum și mușchii corelați cu zona durerii.
Un examen neurologic amănunțit, care include testarea picioarelor pentru rezistență, senzație și reflexe, este, de asemenea, important pentru a determina sursa durerii.
Uneori, manevre specifice vă pot ajuta medicul să identifice un diagnostic. De exemplu, medicul dumneavoastră poate efectua testul piciorului drept, în care vă ridică piciorul în timp ce vă întindeți pe spate.
În timpul acestei manevre, durerea care iradiază sub genunchi este sugestivă pentru durerea rădăcinii nervoase L4-S1, ceea ce înseamnă că acele rădăcini nervoase sunt comprimate sau iritate, adesea dintr-un disc herniat sau un pinten osos din artrită.
În funcție de suspiciunea medicului dumneavoastră pentru un anumit diagnostic, acesta poate comanda diverse analize de sânge. De exemplu, dacă medicul dumneavoastră este îngrijorat de o infecție sau cancer, acesta poate comanda un număr complet de sânge și markeri inflamatori, cum ar fi rata de sedimentare a eritrocitelor (VSH) și proteina C-reactivă (CRP).
Imagistica
Testele imagistice nu sunt, în general, necesare pentru durerile lombare acute, cu excepția cazului în care există simptome sau semne privind cancerul, infecția, o fractură sau sindromul cauda equina. Dacă se justifică un test de imagistică, imagistica prin rezonanță magnetică (RMN) este, de obicei, testul la alegere, alternativa fiind o tomografie computerizată (CT).
Diagnostice diferențiale
Când medicul dumneavoastră vă evaluează durerile de spate, acesta va lua în considerare alte afecțiuni de sănătate care vă referă durerea la spate. De exemplu, câteva afecțiuni gastro-intestinale se pot referi la durerile de spate, inclusiv pancreatita, boala vezicii biliare și boala ulcerului peptic. De obicei, însă, există și alte simptome care sugerează o problemă digestivă (versus o problemă musculo-scheletică), cum ar fi disconfort abdominal, sau greață și vărsături.
La fel, zona zoster (erupția pe herpes zoster) poate provoca dureri de spate - interesant, de multe ori, durerea apare înainte de apariția erupției cutanate.
Mai alarmant, un anevrism aortic abdominal (AAA) poate face referire la dureri în spate, de obicei secțiunile mijlocii până la cele inferioare. O persoană cu un anevrism aortic abdominal poate prezenta, de asemenea, disconfort abdominal, împreună cu o senzație pulsatorie în abdomen.
Alte afecțiuni care pot face dureri la spate includ:
- Endometrioza
- Boală inflamatorie pelviană
- Prostatita
- Infectie la rinichi
Dacă medicul dumneavoastră suspectează o sursă referită de dureri de spate, poate fi efectuat un examen pelvian sau abdominal, precum și diferite teste de sânge sau urină.
Tratament
Cel mai frustrant aspect al tratamentului durerilor de spate este că simptomele necesită adesea timp pentru a se remedia. Majoritatea persoanelor se recuperează complet evitând pur și simplu stresul la spate. Rețineți, totuși, că acest lucru nu înseamnă odihnă prelungită la pat. În schimb, activitatea fizică lentă și ușoară poate îmbunătăți timpul de recuperare.
Îngrijire auto
Pacienții găsesc adesea că strategii precum odihna, gheața și căldura le pot calma durerea și, eventual, pot accelera procesul de vindecare.
Medicamente
Dacă tratamentele de bază pentru durerile de spate nu vă ameliorează simptomele, următorul pas este să solicitați o evaluare medicală. În funcție de simptome și de durata problemei, medicul dumneavoastră poate crea un regim de tratament, care poate include administrarea unuia sau mai multor medicamente. Două dintre cele mai frecvente medicamente utilizate pentru tratarea durerilor de spate includ antiinflamatoarele nesteroidiene (AINS) și relaxantele musculare.
Injecțiile spinale epidurale, în care un steroid (cortizon) este injectat în spațiul epidural din jurul coloanei vertebrale, sunt uneori folosite pentru a atenua simptomele sciaticii și spondilolistezei. Pentru osteoartrita coloanei vertebrale, o injecție cu steroizi în articulația fațetelor afectate este uneori recomandată pentru ameliorarea durerii.
Fizioterapie
Medicul dumneavoastră vă poate recomanda kinetoterapie pentru a vă ajuta să vă întăriți și să vă întindeți mușchii spatelui, să vă îmbunătățiți mobilitatea și funcția și să vă ușurați durerea. În plus, un regim de exerciții cu impact redus, cum ar fi mersul pe jos, înotul sau mersul cu bicicleta, vă poate ajuta să vă îmbunătățiți gama de mișcare și flexibilitate în condiții precum spondilolisteza, osteoartrita coloanei vertebrale sau sciatica.
Medicină complementară și alternativă
Câteva exemple de terapii complementare potențiale pentru calmarea spatelui includ:
- Terapie prin masaj
- Acupunctura
- Tai Chi
- Yoga
- Îngrijirea chiropractică
Suplimentele, cum ar fi magneziul sau vitamina D, vă pot ajuta, de asemenea, să vă ușurați durerile de spate. Cu toate acestea, asigurați-vă că vorbiți cu medicul dumneavoastră înainte de a lua vitamine, plante sau suplimente pentru a vă asigura că sunt corecte și sigure pentru dvs.
Chirurgia coloanei vertebrale
Chirurgia coloanei vertebrale este de obicei rezervată pentru tratamentul durerilor de spate care nu se rezolvă cu pași simpli. Cu toate acestea, există unele condiții în care poate fi necesară o intervenție chirurgicală. Medicul dumneavoastră vă poate ajuta să determinați când intervenția chirurgicală poate fi un tratament adecvat pentru starea dumneavoastră.
Prevenirea
Durerile de spate sunt una dintre cele mai frecvente și inconfortabile afecțiuni. Dezavantajul este că există mai multe strategii pe care le puteți întreprinde pentru a preveni apariția și/sau progresia durerilor de spate.
Unele strategii includ:
- Menținerea unei greutăți sănătoase
- Participarea la un program de exerciții fizice care vă întărește mușchii de bază și are un impact delicat și scăzut (de exemplu, înot, mers pe jos, yoga sau Pilates)
- Practicarea unei bune posturi și a unei mecanici corporale (de ex. Ridicarea îndoind genunchii, mai degrabă decât talia)
- Dormiți pe un pat care vă sprijină bine coloana vertebrală
- Evitarea obiceiurilor dăunătoare precum fumatul
Un cuvânt de la Verywell
Deși este proactiv să obțineți cunoștințe despre durerile de spate, nu uitați să le verificați pentru a vă optimiza procesul de recuperare. Meritați să vă întoarceți să vă simțiți cât mai bine și să vă bucurați de viață cât mai curând posibil.
- Dureri de spate după cauze și remedii ale sarcinii
- Un începător; Ghid pentru cauze, tratament, simptome ale nodulilor tiroidieni
- Un ghid pentru durerea de spate inferioară dreaptă
- 9 exerciții nepopulare de ab t Cauză dureri de spate
- Perioada durerii mamare sau simptomele sarcinii și cauzele posibile