Matthew W. Gillman
Programul de prevenire a obezității, Departamentul de Medicină a Populației, Harvard Medical School/Harvard Pilgrim Health Care Institute
Abstract
Factorii care operează în perioada preconcepțională și prenatală, cum ar fi obezitatea maternă, creșterea excesivă în greutate gestațională și diabetul gestațional, prezic o fracțiune substanțială a obezității infantile, precum și consecințe negative asupra sănătății pe tot parcursul vieții la mamă. Aceste perioade se pot pretinde unei intervenții de succes pentru a reduce astfel de factori de risc, deoarece părinții pot fi deosebit de dispuși să schimbe comportamentul dacă conferă copiilor lor avantaje pentru sănătate. Dacă intervențiile eficiente începute înainte sau în timpul sarcinii pot fi menținute după naștere, acestea au potențialul de a reduce riscul atât de obezitate maternă în următoarea sarcină, cât și de obezitate la copilul în creștere, ajutând astfel la întreruperea ciclurilor vicioase intergeneraționale materne și copil obezitatea, diabetul și consecințele cardiometabolice legate de sănătate. În timp ce această paradigmă este atrăgătoare, provocările includ determinarea amplorii, cauzalității și modificabilității acestor factori de risc și cuantificarea oricăror consecințe negative ale intervenției.
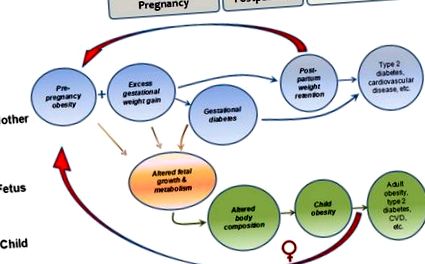
Femeile care sunt obeze intrând în sarcină, în special cele care câștigă în greutate excesivă în timpul gestației, tind să păstreze mai multă greutate postpartum, punându-le la un risc mai mare de diabet ulterior și de boli cardiovasculare. Dacă rămân însărcinate din nou, intră în sarcină cu o stare de greutate mai mare, reînnoind acest ciclu. Creșterea excesivă în greutate gestațională și diabetul gestațional, ambele mai frecvente în rândul femeilor obeze, sunt asociate cu obezitatea în generația următoare; obezitatea copiilor prezice multe rezultate negative asupra sănătății. Mai mult, dacă copilul obez este de sex feminin, este probabil să intre în orice sarcini viitoare obeze, perpetuând astfel ciclurile intergeneraționale ale obezității și consecințele acesteia (Figura 1). S-ar putea lua în considerare întreruperea ciclurilor fie odată cu începerea sarcinii - prin moderarea creșterii excesive în greutate sau prevenirea sau tratarea GDM - sau înainte de sarcină prin faptul că femeile intră în sarcină cu o greutate mai mică. În acest articol, revizuiesc dovezile existenței acestor cicluri vicioase, care ar putea foarte bine să conducă la creșterea ratei de obezitate și a bolilor netransmisibile pe tot globul și pentru modalități promițătoare de a întrerupe aceste cicluri.
Cicluri vicioase intergeneraționale de obezitate maternă
Obezitatea maternă
În aproape toate regiunile lumii, prevalența obezității a crescut în rândul femeilor în ultimii 30 de ani. [1] În Statele Unite, nu există date reprezentative la nivel național privind obezitatea în timpul sarcinii. Cu toate acestea, datele NHANES arată că ratele de supraponderalitate (IMC 25-29,9 kg/m2) și obezitate (IMC> 30 kg/m2) la femeile cu vârste cuprinse între 20 și 39 de ani, perioada de reproducere primară, aproximativ triplată între anii 1970 și 2005. [ 2] Până în 2009-2010, aproape o treime dintre femeile din această grupă de vârstă erau obeze și mai mult de jumătate erau supraponderale sau obeze. Dintre femeile însărcinate din 20 de state care participă la sistemul de monitorizare și risc al sarcinii (PRAMS), ratele obezității înainte de sarcină au crescut de la 17,6% la 20,4% doar din 2003 până în 2009. [3] În sistemul de supraveghere a nutriției în timpul sarcinii al CDC, cu peste 1 milion scăzut - femei venite, prevalența obezității înainte de sarcină a crescut de la 34,6% la 53,7% din 1988 până în 2011, reflectând datele globale din SUA pentru femeile de vârstă reproductivă. [4]
Aceste tendințe sunt deranjante, deoarece supraponderalitatea și obezitatea care intră în sarcină sunt asociate cu mai multe rezultate adverse ale sarcinii, inclusiv diabetul gestațional (GDM), hipertensiunea gestațională și preeclampsia și operația cezariană, ale căror rate au crescut în ultimele 2-3 decenii. [5-10] GDM este asociat cu un risc mai mare pe durata vieții de a dezvolta diabet de tip 2 la mamă, iar preeclampsia este asociată cu boli cardiovasculare ulterioare. [11, 12] Diabetul de tip 2 și bolile cardiovasculare sunt principalele cauze de deces în lumea dezvoltată și au apărut și în lumea în curs de dezvoltare. [13, 14] Aceste „boli netransmisibile” reprezintă acum cea mai mare fracțiune de decese din toate regiunile lumii, cu excepția celor mai mici venituri. Până în 2030, aproximativ jumătate de miliard de persoane vor avea diabet de tip 2.
Obezitatea la mamă este, de asemenea, puternic legată de obezitatea la copil. Obezitatea infantilă nu doar prezice obezitatea la adulți, diabetul și bolile cardiovasculare, ci dă naștere și la consecințe adverse la copil. [15, 16] Acestea includ sechele psihosociale, astm, probleme musculo-scheletice și chiar diabet de tip 2 în rândul unei mici proporții de adolescenți.
Creșterea în greutate gestațională (GWG)
În 2009, Institutul de Medicină al SUA a promulgat noi recomandări pentru creșterea în greutate în timpul sarcinii, care pentru prima dată a inclus îndrumări pentru femeile obeze (Tabelul 1). Ei recomandă ca femeile mai ușoare să câștige mai mult decât femeile mai grele. Câștigul sub fiecare interval recomandat este numit inadecvat, în intervalul adecvat și peste intervalul excesiv. În sistemul de supraveghere a nutriției în timpul sarcinii al CDC, ratele de GWG excesiv au crescut de la 37,4% în 1988 la 48,0% în 2011, iar câștigul inadecvat a scăzut de la 33,0% la 21,0%. [4] Femeile supraponderale și obeze sunt mai predispuse decât omologii lor mai slabi să câștige excesiv. [17]
tabelul 1
Institute of Medicine 2009 Recomandări de creștere în greutate gestațională
| Scăzut | [18] Acest studiu a fost urmat de o analiză din studiul Growing Up Today, care a arătat că odată ajustate pentru IMC matern, cantități mai mari de GWG au fost asociate liniar cu IMC la descendenți la vârsta de 9-14 ani (Figura 2). [19] O meta-analiză recentă a estimat că creșterea excesivă în greutate în timpul sarcinii (definită oarecum diferit în cele 12 studii incluse) a fost asociată cu un raport de probabilități de 1,3 (IÎ 95% 1,2, 1,5) pentru obezitate la copiii cu vârste cuprinse între 2-18 ani. [20] |
Asocierea creșterii în greutate gestațională cu indicele de masă corporală al descendenților, înainte și după ajustarea pentru IMC matern. Date din studiul Growing Up Today. 19
În timp ce aceste studii observaționale confirmă asocieri puternice, ele nu pot confirma dacă GWG excesiv provoacă de fapt obezitatea descendenților. Una dintre cele mai bune modalități de a judeca cauzalitatea, amploarea efectului și capacitatea de a schimba comportamentul în lumea reală este prin studii randomizate controlate (ECA) de modificare a comportamentului pentru a modifica GWG, cu urmărirea copilului. În general, intervențiile pentru schimbarea comportamentelor stilului de viață în timpul sarcinii oferă unele avantaje. Femeile pot fi deosebit de dispuse să schimbe comportamentul pentru sănătatea fătului în creștere. Sarcina durează câteva luni; controlul greutății la adulții care nu sunt însărcinate are foarte multe succes în primele câteva luni. Având în vedere că perioada prenatală este una dintre vizitele clinice frecvente, ne putem imagina modificări ale sistemului de livrare pentru a spori efectele intervenției. În plus, intervențiile începute în timpul sarcinii ar putea fi continuate după naștere, în beneficiul mamei și al copilului. Cu toate acestea, trebuie să fim atenți să nu punem vina pe mame dacă acestea nu sunt în măsură să schimbe comportamentele în mediul nostru omniprezent obezogen. [21] Este important să se ia în considerare intervențiile care măcar iau în considerare contextul social al mamei dacă nu schimbă mediul în sine.
Din păcate, pentru cazul GWG și al obezității descendenților, baza dovezilor RCT este slabă până în prezent. Înainte de 2014, doar 10 ECA, care cuprindeau puțin peste 1000 de participanți în total, au încercat să reducă GWG în rândul femeilor însărcinate supraponderale sau obeze. [22] Efectul combinat al acestor studii a fost o reducere de 2,21 (95% CI -2,86, -1,57) kg, dar niciunul nu a urmărit urmașii. În 2014 s-au publicat două astfel de ECA care sunt finanțate pentru a urmări copiii până la vârsta de cel puțin 1 an, dar până în prezent au raportat rezultate doar până la scurt timp după naștere. Aceste două studii, LIMIT în Australia și Healthy Moms în Oregon (SUA), au avut multe caracteristici comune (Tabelul 2). [23, 24] Printre obiectivele ambelor se număra realizarea GWG care este de fapt mai mică decât recomandă Institutul de Medicină. Diferențele majore au fost că LIMIT a implicat intervenție individuală, în timp ce la mamele sănătoase modalitatea principală de intervenție a fost vizitele săptămânale de grup; și că LIMIT a avut o dimensiune a eșantionului mult mai mare. Poate surprinzător, mamele sănătoase au demonstrat reduceri ale GWG și ale nașterilor de vârstă mare pentru gestație, în timp ce nici LIMIT nu a afectat. LIMIT a arătat o reducere modestă a macrosomiei (Tabelele 3, 4). Așteptăm rezultatele urmăririi copilăriei din ambele studii, precum și din alte ECR care sunt în curs.
masa 2
Două studii randomizate de schimbare a comportamentului pentru a limita creșterea în greutate gestațională, LIMIT 23 și Healthy Moms, 24 au avut multe caracteristici similare.
| Înscriere | 10–20 săptămâni | 25 kg/m 2 | > 30 kg/m 2 |
| Obiectiv de creștere în greutate | 0–5 kg | +/ - 3% | |
| Intervenție condusă de dietetician | Da, apoi asistent de cercetare | Da, atunci liderul grupului | |
| Dieta: bazată pe teorie, adaptată, include calculul caloriilor | da Indice glicemic scăzut | da DASH | |
| Implicarea clinicianului | Pasiv | Pasiv | |
| Individual v. grup | Individual | grup | |
| Marime de mostra | 2200 | 120 |
Tabelul 3
Rezultate selectate din LIMITA 23
| Media (SD) | β (95% CI) | ||
| GWG total, kg (36 gestații săptămânale) | 9,39 (5,74) | 9,44 (5,77) | −0,04 (−0,55 până la 0,48) |
| N (%) | RR (IC 95%) | ||
| GWG excesiv | 380/897 (42) | 368/871 (42) | 0,99 (0,89 - 1,10) |
| Nașterea prematură | 62 (6) | 83 (8) | 0,74 (0,54 - 1,02) |
| C-secțiune | 370 (34) | 389 (37) | 0,95 (0,85 - 1,06) |
| Preeclampsie | 56 (5) | 53 (5) | 1,03 (0,71 - 1,47) |
| GDM | 148 (14) | 120 (11) | 1,21 (0,96 - 1,52) |
| LGA | 203 (19) | 224 (21) | 0,90 (0,77 - 1,07) |
| Macrosomia> 4 kg | 164 (15) | 201 (19) | 0,82 (0,68 - 0,99) |
GWG, creștere în greutate gestațională
GDM, diabet gestațional
LGA, vârstă mare pentru gestație
Diabetul gestațional (GDM)
Studiul australian privind intoleranța la carbohidrați la femeile gravide (ACHOIS), un ECA al tratamentului GDM ușor până la moderat, a dus la o reducere a macrosomiei și a vârstei mari pentru gestație, la fel ca un alt studiu amplu în SUA. [30, 31] Speranța era că reducerea copiilor mari se va traduce în reducerea copiilor mari. Într-o fuziune inteligentă a datelor studiului ACHOIS cu datele provenite de la un sistem de supraveghere a înălțimilor și greutăților din Australia de Sud la copiii cu vârsta cuprinsă între 4 și 5 ani, totuși, IMC nu a fost mai mic în rândul copiilor mamelor din intervenția v. grupuri de control. [32] Ar putea exista mai multe explicații pentru acest rezultat nul. Una dintre cele mai interesante este că GDM provoacă nou-născuți mai grași, dar acest exces de grăsime tinde să dispară în timpul copilăriei. [33] Unele date sugerează că conexiunea obezității GDM-descendenți reapare doar în timpul vârstei școlare și mai târziu, [34, 35] sugerând că este nevoie de un „al doilea hit” de un fel pentru a manifesta acest fenomen.
Pe lângă tratamentul GDM, atenția se concentrează și asupra prevenirii acestuia. Unele ECR în curs au ca scop modificarea dietei femeilor însărcinate, indiferent de impactul acesteia asupra creșterii în greutate. [36] Cu toate acestea, intervențiile odată cu începerea sarcinii pot fi o scădere în găleată de prevenire a GDM. În cohorta Proiectului Viva, în care investigatorii au măsurat dieta în primul trimestru cu un chestionar validat de frecvență a alimentelor, mărit de interviuri pentru vitamine și suplimente, în ansamblu, nici nutrienți, nici alimente, nici grupuri de alimente, nici modele dietetice, nici măcar creșterea în greutate gestațională a prezis GDM. . [37, 38] De departe cel mai mare predictor a fost IMC mai mare înainte de sarcină. Alte studii sugerează că GWG nu este un factor determinant principal al GDM [39], iar studiile de cohortă universale confirmă faptul că IMC înainte de sarcină este un predictor puternic. [40]
Pe scurt, intervențiile pentru reducerea GWG excesiv și pentru prevenirea (sau tratarea) GDM sunt strategii promițătoare pentru a reduce riscul de obezitate maternă și infantilă și astfel întrerupe ciclurile intergeneraționale, dar acestea nu sunt încă dovedite.
Obezitate înainte de sarcină
După cum sa analizat mai sus, intrarea în sarcină la o greutate corporală ideală (v. Mai mare) este asociată cu o sarcină mai bună și rezultate în copilărie. Astfel, s-ar putea să „aibă sens” să trateze obezitatea la femeile care vor rămâne însărcinate în curând. Cu toate acestea, nu este clar că obezitatea maternă cauzează obezitatea copiilor prin efectele sale de programare în timpul sarcinii, mai degrabă decât prin moștenirea genetică sau mediul post-natal comun. Studiul suedez al perechilor de frați sugerează că nu [27], la fel ca o lucrare anterioară care utilizează gena FTO ca variabilă instrumentală în randomizarea mendeliană. [41]
Concluzie
Intervențiile care încep în timpul sarcinii și poate și înainte au potențialul de a reduce factorii de risc, cum ar fi obezitatea pre-sarcină, GWG excesiv și GDM, și astfel întrerup ciclurile vicioase intergeneraționale de obezitate maternă și infantilă. Cu toate acestea, implicațiile pentru practica clinică și de sănătate publică necesită dovezi suplimentare din studiile observaționale și de intervenție care urmează copiii și mamele după naștere.
- Supraponderalitatea maternă și obezitatea și riscul de defecte cardiace congenitale - ScienceDirect
- Influența obezității maternale în timpul sarcinii și creșterea excesivă în greutate gestațională asupra maternei și
- Impactul supraponderalității materne și al obezității asupra compoziției laptelui și creșterii sugarului - PubMed
- Programarea maternă în timpul sarcinii induce obezitate pe termen lung postpartum
- Este obezitatea cauzată de funcția mitocondrială afectată