Sunteți sigur de diagnosticare?
Perifolliculitis abscedens et suffodiens a fost descrisă pentru prima dată de Spitzer în 1903 și apoi numită în mod corespunzător de Hoffmann în 1908. Primele rapoarte americane au fost făcute de Wise și Parkhurst în 1921. Deși Gray a remarcat aspectul complementar al acneei conglobate și perifolliculitei în 1931, nu a fost până la Kierland în 1951 și Pillsbury în 1956 când gruparea patogenă a acestei boli rare încă slab înțeleasă a fost considerată un membru al „triadei de ocluzie foliculară” a acneei conglobate, hidradenitei supurative și a perifoliculitei. Unii autori au adăugat sinusul pilonidal, care este într-adevăr structural ca membru tetradic.
În literatura de specialitate au fost raportate mai puțin de 100 de cazuri, cel mai mare număr fiind de sex masculin (80%), iar majoritatea pacienților sunt de origine ascendentă a Africii Negre.
Constatări caracteristice la examinarea fizică
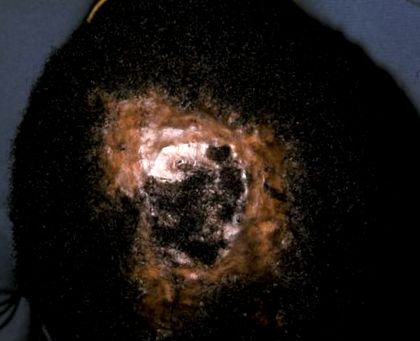
Boala este caracterizată clinic prin noduli dureri, rareori mâncărimi, recurente, ferme până la fluctuații, care pot fi între 1 și 4 cm, adesea coagulându-se în forme de cârnați (Figura 1). Nodulii se pot rupe spontan cu un drenaj purulent, adesea urât mirositor. Presiunea asupra unui pol va exprima adesea puroi la un pol distal (dezvăluind subminarea extinsă sau chiar formarea tractului sinusal) sau chiar din orificiile foliculare. Suprafața unui nodul este roșie și strălucitoare și își pierde părul. Scalarea nu este caracteristică și nu este limfadenopatia cervicală, deși aceasta din urmă poate apărea. În zonele de alopecie poate apărea înfundarea foliculară.
figura 1.
Celulita disecantă a scalpului.
Unii autori au descris pustule discrete, chiar numeroase; se poate observa chiar și confluența în lacurile de puroi. Aceste caracteristici pot reflecta o suprapunere sau confuzie cu foliculita decalvans. Zona afectată este vertexul și occipitul, dar poate fi implicat întregul scalp. Nodulii acneei conglobate pot apărea pe fața și gâtul adiacent. Nodulii se pot vindeca cu cicatrici discromice atrofice și alopecie neuniformă. Se pot observa insule de păr tufuit, așa cum se observă în foliculita decalvans.
Dacă terapia are succes, ar putea exista o recreștere completă pe zonele lipsite de păr. Deși face parte dintr-o triadă, este posibil să nu existe acnee sau hidradenită co-existente. Nu există o adevărată celulită edematoasă confluentă fierbinte, așa că denumirea de „celulită disecantă” este înșelătoare. Studiile bacteriologice ale tampoanelor de drenaj sau chiar ale biopsiilor nu au evidențiat, de obicei, agenți patogeni bacterieni aerobi, nici dermatofiți, nici ciuperci profunde sau micobacterii.
A fost raportată o infecție bacteriană secundară probabilă cu Staphylococcus aureus coagulază negativă sau coagulază pozitivă, Pripriionbacterium acnes, chiar și Pseudomonas. Culturile anaerobe nu se efectuează de obicei, dar când au fost făcute au relevat Prevotella intermedia și Peptostreptococcus asaccharolyticus, ambele sensibile la clindamicină.
Rezultatele așteptate ale studiilor de diagnostic
Culturile de drenaj, dar și de periuța de păr a pacientului sau o periaj puternic al suprafeței, trebuie întotdeauna făcute pentru a exclude infecția trichofitică (în special T tonsurani). Dacă tinea capită este considerată un posibil diagnostic alternativ, subdozarea cu griseofulvină la copii poate masca diagnosticul și răspunsul - ar fi trebuit să se administreze o doză adecvată de 20 până la 25 mg/kg timp de cel puțin 6 săptămâni înainte de a apela nodulii perifoliculită în fața culturi.
Numărul complet de sânge, SMA-6 și SMA-12, imunoglobulinele serice, nivelurile complementului, testele funcției neutrofilelor, imunofenotiparea limfocitelor periferice, nivelurile serice de zinc sunt de obicei pe deplin normale. Viteza de sedimentare a eritrocitelor (VSH) poate fi crescută. Dacă există artrită concomitentă, trebuie efectuat factorul reumatoid (RF) și anticorpul antinuclear (ANA). HLAB27 este de obicei negativ chiar și în acest caz, deoarece acest marker genetic este rar la afro-americani.
Examenul histologic depinde de vârsta leziunii selectate. Leziunile mici timpurii pot prezenta distensie acneiformă (înfundare keratotică) a infundibulei foliculare cu infiltrate neutrofile intrafoliculare și perifoliculare. Pot exista unele hiperkeratoze foliculare în jurul orificiului. Petele speciale pentru ciuperci, bacterii și micobacterii sunt negative. Mai târziu, se dezvoltă abcese adânc în derm și subcutis; răspunsul la resturile keratinoase incită un răspuns granulomatos cu celule gigantice ale corpului străin și un infiltrat cronic mai mixt de celule plasmatice, histiocite și limfocite chiar eozinofile, precum și neutrofile.
Confirmarea diagnosticului
Leziunile în stadiul târziu vor prezenta cicatrici, uneori masive la cei cu un tablou clinic de cicatrici de tip cheloidal și tracturi sinusale, parțial căptușite cu epiteliu scuamos. O astfel de formare exuberantă a cicatricilor și a tractului sau captarea pseudochistului nu este unică și poate fi observată și în foliculita papilară.
Nodulii alopecici și aseptici ai scalpului sunt o entitate recent descrisă care apare ca 1 până la 6 noduli ferm fluctuați, mai ales pe occiput, dar care implică și scalpul parietal și chiar vârful și barba la bărbații tineri, predominant ne-negri (caucazieni) și asiatici sunt descriși). Culturile sunt negative, dar nodulii răspund cu curățarea și regenerarea părului, fără cicatrici până la doxiciclină 100 mg pe zi, în decurs de 3 luni, în timp ce pacienții cu perifoliculită se pot ameliora, dar nu elimină în 3 luni. Histologic infiltratul dermic a fost difuz, cu un proces mai distructiv decât perifoliculita și implicând întreaga dermă.
Nodulii fermi, care reprezintă dezvoltarea foarte rară a carcinomului celular scuamos metastazant agresiv în perifoliculită, ar trebui să fie căutați. În mod similar, la pacienții cu sindromul KIT foarte rar, chisturile proliferative maligne agresive trebuie căutate în mod repetat.
Fungoidele cu micoză foliculară se pot prezenta, de asemenea, cu noduli cronici, care nu dresează, ai scalpului, imitând perifoliculita. Biopsia cutanată trebuie efectuată întotdeauna în perifoliculită pentru a ajuta la excluderea acestei afecțiuni rare.
Cine riscă să dezvolte această boală?
Această boală este atât de rară încât este imposibil să se determine cine este expus riscului, cu excepția celor deja afectați de porțiuni din triada de ocluzie, în special dacă sunt bărbați negri. Chiar și așa, deoarece toate elementele triadei nu sunt evidente la toți pacienții, a avea un singur element nu ar trebui să fie o preocupare a prezisului invariabil al perifoliculitei.
Care este cauza bolii?
Etiologie
Fiziopatologie
Cauza este necunoscută, dar considerată similară cu acneea vulgară în virtutea keratinizării anormale a orificiului folicular și a infundibulului, care induce ocluzia foliculară și o cascadă de elemente inflamatorii din produsele de descompunere foliculară și P acnes.
Implicații și complicații sistemice
Artropatia periferică erozivă și proliferativă HLA B27-negativă, precum și artropatica poate fi observată la examinarea radiologică a pacienților simptomatici. poliartralgia poate preceda sau urma boala scalpului. Cele mai temute complicații ale perifoliculitei sunt osteomielita calvarială (care ar trebui exclusă prin examenul de tomografie computerizată (CT) la pacienții cu simptome severe, în special dacă se realizează o scalpare chirurgicală sau marsupializarea) și degenerarea malignă la carcinomul cu celule scuamoase.
Ulcerele lui Marjolin la locul inflamației cronice (adică carcinomul cu celule scuamoase invazive), care au un potențial foarte agresiv și pot metastaza ocult și precoce, au fost raportate că apar în conglobata acneei și în hidadenita supurativă. S-a raportat că până acum un singur caz apare în perifoliculită. Două cazuri similare de chisturi maligne proliferante ale scalpului cu perifoliculită în sindromul KID (hipoacuzie senzorială, fotofobie, cheratodermie palmoplantară și infecție recurentă).
Apariția bruscă de noduli fermi, în creștere, neregulați în marea de noduli inflamatori justifică biopsii imediate sau repetate.
Opțiuni de tratament
Alți agenți orali
–ILCS: triamcinolonă acetonidă 4 până la 40mg/cc
–Incizie și drenaj
–Excizia nodulilor
–Marsupializarea tractelor sinusale
–Marsupializare cu laser cu dioxid de carbon
–Epilarea cu raze X: tehnica Kienbock-Adamson
–Epilarea fasciculului de electroni
–Sun: puls lung YAG cu laser
Abordare terapeutică optimă pentru această boală
Nu există o abordare optimă pentru toți pacienții. Boala simplă poate necesita antibiotice simple și drenaj ca și în cazul acneei. Cu toate acestea, boala poate fi rapid progresivă și invalidantă, forțându-și mâna să utilizeze izotretinoină, prednison orală sau chiar substanțe biologice imediat pentru a controla boala. Boala de lungă durată cu „deformare arhitecturală” (adică formarea tractului sinusal) necesită o eventuală intervenție chirurgicală agresivă, deoarece niciun program antiinflamator nu va elimina acest nidus pentru alte erupții.
Pentru o boală simplă ușoară, atunci utilizarea inciziei și a drenajului, poate fi adecvată triamcinolona intralesională de obicei de la 3 până la 5 mg/cc și antibiotice antiinflamatoare, cum ar fi minociclina sau doxiciclina 100 mg pe cale orală de două ori pe zi sau cipro 500 mg de două ori pe zi. Având în vedere datele publicate, utilizarea inofensivă a sulfatului de zinc pe termen scurt 400 mg pe cale orală de 3 ori pe zi, chiar și în fața zincului seric normal, poate ajuta la rezolvare încă din 3 săptămâni.
Terapiile combinate cu agenți orali precum antibiotice plus rifampicină și/sau sulfat de zinc nu sunt nerezonabile, atâta timp cât nu interferează cu absorbția adecvată. S-ar părea mai ușor de tratat infecția secundară decât de inflamația primară singură. Pentru controlul rapid al inflamației, trebuie luată în considerare utilizarea prednisonului oral, precum și a injecțiilor intralezionale, care sunt mai limitate de dispersia lor. Combinațiile de doxiciclină plus prednison au fost raportate cel puțin temporar eficiente.
Remisiunea parțială a izotretinoinei poate fi văzută încă de la o lună la 0,85 mg/kg, dar chiar și o doză la fel de mică ca 10 mg pe zi pe cale orală a fost considerată eficientă. Într-un curs de izotretinoină, poate dura câteva luni pentru ca toți nodulii să se micșoreze, iar terapia poate dura un an întreg, spre deosebire de cursul obișnuit de 20 de săptămâni pentru acneea severă; cu toate acestea, recidiva poate apărea după alte luni până la ani, deoarece arhitectura este neschimbată de medicament. Unii pacienți necesită repetarea mai multor cure de izotretinoină, dar intervenția chirurgicală trebuie efectuată după primul tratament pentru a preveni această reapariție. Terapia combinată a izotretinoinei 80 mg pe zi pe cale orală cu dapsonă 100 mg pe zi a fost susținută cu succes.
Se spune că produsele biologice sunt foarte eficiente și rapide în producerea unei remisiuni - etanercept, infliximab și mai recent adalimumab au fost utilizate cu succes în triada. Problema nu este rapiditatea, ci durata și costul foarte ridicat al continuării terapiei. De exemplu, adalimumab, administrat sub formă de 80 mg subcutanat, apoi 40 mg la fiecare 2 săptămâni, dă un răspuns favorabil în decurs de 8 săptămâni, dar apare o recidivă dacă este întrerupt timp de 4 săptămâni; histologic există mult mai puțină inflamație post-tratament, dar nu există îndepărtarea tractului sinusal anterior. Cu întreținere la fiecare 2 săptămâni, părul începe să crească din nou cu 5 luni.
Pentru infliximab la 5 mg/kg la fiecare 8 săptămâni timp de 1 an - regenerarea părului a început imediat după o lună, cu o remisie de cel puțin 1 an.
Experiența cu remisiile din radioterapia X în doze de epilare a făcut ca „îndepărtarea părului” să fie un concept viabil pentru chirurgii cu laser, chiar dacă prezența părului nu a fost niciodată considerată un factor declanșator aici, spre deosebire de alopecia cicatricială centrifugă centrală (CCCA) sau acneea cheloidă. Poate că daunele foliculare de la interfețele de încălzire induse de laser cu keratinizarea anormală sau eliberarea de citokine, explicând teoretic efectul său benefic. Părul nu are prezență, cel mai adesea, nici rol în acnee conglobate sau hidradenite, ceilalți parteneri de triază.
Laserul cu diodă la 810nm, doza de 30millisec la 29 J/cm2 în patru ședințe a reușit la un bărbat de culoare neagră, deși clinic s-a asemănat mai mult cu foliculita decalvană cu aspect mai ales pustular. Laserul rubin cu impuls lung de 694nm la 10 până la 23J/cm2 cu dimensiunea spotului de 10 mm pe patru cursuri a fost raportat ca fiind terapeutic. Laserul Nd: YAG cu impuls lung de 1064 nm după anestezia ocluză topică sau anestezia locală a blocului inelar a fost utilizat fără răcire la 20 până la 50J/cm și lățimi ale impulsului de la 40 la 70millisec prin înveliș Saran, cu o dimensiune spot de 10mm și repetat peste 1 -durata anului in 3 pana la 7 sedinte lunare, cu un control bun. Aceste setări nu au dus la depilarea totală. O prezență neuniformă, dar semnificativă, a necesitat un cap ras pentru cosmezie.
Radioterapia este încă o sabie cu două tăișuri, deoarece majoritatea pacienților au 20 sau 30 de ani; există reticență în utilizarea radiațiilor cu un decalaj lung, din cauza dezvoltării potențiale a carcinomului cu celule scuamoase sau chiar a carcinomului cu celule bazale, decenii mai târziu. Kienbock-Adamson (tehnica de radiație a cinci puncte care acoperă pielea capului) a fost raportată rar ca fiind cancerigenă la ani după epilarea tratamentului pentru tinea capită. Rata de succes este admirabilă în perifoliculita, cu durere și descărcare, îmbunătățindu-se literalmente în câteva zile până la săptămâni. Epilarea dozelor înseamnă că firele normale de păr din zonele neafectate vor regăsi și regresul va apărea pe locurile nodulare remise anterior chel. Recidiva ușoară poate apărea luni mai târziu, mai ales dacă parametrii nu au produs o doză total epilatoare.
Managementul pacientului
Managementul pacientului este o abordare treptată, înțelegând că se poate produce o stare rapid explozivă, atât de aproape bimestral de urmărirea lunară, pentru cazurile inițial mai ușoare. Tratarea așa cum s-ar trata acneea moderată până la severă este inițial adecvată, dar o deteriorare clinică rapidă ar trebui să încurajeze o terapie mult mai agresivă, timpurie, cu prednison orală, izotretinoină sau substanțe biologice pe o perioadă de săptămâni până la luni. Radioterapia trebuie discutată cu un radioterapeut cu cunoștințe. Odată ce nodulii s-au aplatizat, orice zone evidente de formare a sinusurilor trebuie excizate sau, de preferință, marsupializate după o explorare adecvată a sondei pentru tractele intraoperatorii și apoi lăsate să se granuleze și să se vindece. Grefarea cu grosime divizată trebuie salvată pentru cei care pot necesita îndepărtarea totală a scalpului (ceea ce poate fi necesar); aici boala este eliminată, dar reparația rămâne foarte deformantă și va necesita o coafură.
Scenarii clinice neobișnuite de luat în considerare în gestionarea pacientului
Biopsiile și culturile ar trebui luate în considerare în orice caz care este în vreun fel atipic. De exemplu, limfomul cu celule T cuticulate folicultropic s-a prezentat la fel de celulită disecantă ca și infecțiile cu tinea.
Trebuie menținută vigilența pentru posibilitatea apariției cancerelor de piele secundare non-melanom în cadrul leziunilor de lungă durată.
Care este dovada?
Berna, B, Wenge, P, Olhman, S. „Perifolliculita capitis abscedens et suffodiens (Hoffman) vindecare completă asociată terapiei cu zinc pe cale orală)”. Arch Dermatol. vol. 121. 1985. pp. 1028-30. (Anecdotică unică, dar bine studiată, curățare rapidă dramatică a bolii inflamatorii și arhitectural distorsionate, cu remisie de cel puțin 5 ani.)
Chinnaiyan, P, Tena, L, Brenner, M, Welsh, J. „Terapia modernă cu radiații cu fascicul extern pentru celulita cu disecție refractară a scalpului”. Br J Dermatol. vol. 152. 2005. pp. 777-9. (Parametrii de tratament detaliați la patru pacienți cu perifoliculită refractară tratați cu fascicul de electroni sau electroni și fotoni până la 35Gy cu remisii de 4 până la 13 ani de boală, dar eventual recuperare parțială a părului.
Curry, S, Gaither, D, King, L. „Carcinom cu celule scuamoase care apare în disecarea perifoliculitei scalpului. Un raport de caz și revizuirea carcinoamelor secundare cu celule scuamoase ”. J Am Acad Dermatol. vol. 4. 1981. pp. 673-8. (Carcinom cu celule scuamoase metastatice rapide al scalpului la un bărbat negru cu istorie de mulți ani de perifoliculită, dar și alte elemente ale triadei de ocluzie.)
Khaled, A. „Celulita disecantă a scalpului: răspuns la izotretinoină”. JEADV. vol. 21. 2007. pp. 1430-1. (Pacientul a necesitat 1 an de terapie la 0,8 mg/kg sau - doză totală 170 mg/kg)
Klein, SL, Miller, MH, Kumar, P, Henschke, U, Kovi, J. „Perifolliculitis capitis abscedens et suffodiens”. Nat Med conf. Univ. vol. 68. 1976. pp. 9-13. (Discutarea interesantă a diferitelor tehnici de epilare de către dispozitivele de radiații cu remisie numai după epilarea temporară totală.)
Moschella, SL, Klein, MH, Miller, RJ. „Abcesul și sufocarea perifoliculitei capite. Raportul unui scalping terapeutic de succes ”. Arch Dermatol. vol. 96. 1967. pp. 195-7. (Articolul clasic „excizia unei arhitecturi proaste”.)
Moyer, D, Williams, R. „Perifolliculitis capitis abscedens et suffodiens”. Arch Dermatol. vol. 85. 1962. str. 118-124. (Revizuirea de la mijlocul secolului a șase cazuri care arată tehnica și beneficiile radiației X de tip Kienbock-Adamson combinate cu excizia tractului. Culturile sterile predomină în mod covârșitor.)
Navarini, A, Trueb, R. „3 cazuri de celulită disecantă a scalpului”. Arch Dermatol. vol. 146. 2010. pp. 517-20. (Trei cazuri de boală recalcitrantă cu rezolvare reușită în decurs de 8 săptămâni, dar recidivă în decurs de o lună de la întrerupere. Excizia chirurgicală a arhitecturii distorsionate poate fi un adjuvant necesar.)
Ramos și Silva, J. „Foliculita Hoffmann Percy - Etiologia ei mitică posibilă”. Spital, Rio Janeiro. vol. 50. 1956. pp. 767-80. (Specii Tricophyton)
Wise, F, Parkhurst, H. „O formă rară de boală supurativă și cicatrizantă a scalpului (perifoliculită capitis abscedens et suffodiens)”. Arch Dermatol. Syph. vol. 4. 1921. pp. 751 (Prima descriere americană)
Niciun sponsor sau agent de publicitate nu a participat, nu a aprobat sau a plătit pentru conținutul furnizat de Decizia de asistență în Medicine LLC. Conținutul licențiat este proprietatea DSM și este protejat de drepturile de autor.
- Efectul unei diete hipocalorice în transaminaze în boala hepatică grasă nealcoolică și obeză
- Frontierele Funcțiile imunomodulatoare ale ingredientelor nutriționale în sănătate și boală
- Boala ficatului gras la păsări
- Boală hepatică grasă, printre alte comorbidități care necesită diagnosticarea precoce la obezitatea pediatrică
- Boli hepatice grase un ucigaș tăcut Narayana Health